В комментариях читатели нередко сетуют на побочные эффекты препаратов:
- От статинов «отваливается» печень.
- От антикоагулянтов можно истечь кровью.
- От обезболивающих будет язва желудка.
Да, конечно, если не соблюдать несложные правила приёма препаратов, риск побочных эффектов резко возрастает. Но зачем же этими правилами пренебрегать?
Я хорошо запомнил самый первый комментарий читательницы, недовольной назначением статинов. Он появился ещё на старом, ныне заблокированном канале. «Я видела много людей, у которых отказала печень от их назначения!»
На это пришлось ответить, что, несмотря на долгую практику даже я не видел большого количества таких пациентов. После начала приёма препаратов этой группы надо просто сдать анализы не только на липидограмму, но и на трансаминазы (АЛТ, АСТ).
Повышение их концентрации выше трёх верхних границ нормы должно насторожить лечащего врача в отношении развития печёночных побочных эффектов. За 2-3 месяца необратимых эффектов в печени точно не произойдёт.
Если же после начала приёма препаратов годами не сдавать анализы, процесс действительно может выйти из-под контроля. Но при чём же здесь лекарства? Наверное, виноваты не они, а бессистемный подход к собственному здоровью?
К сожалению, в поликлинике мне таких пациентов приходится видеть. Направления на анализы после назначения статина я даю всем без исключения.
Хорошо, если ¾ получивших эти направления анализы действительно сдают. У остальных есть дела поважнее – работа, дача…
То же самое касается антикоагулянтов.
Годами принимать препараты без контроля функции почек не получится. Последствия могут быть самыми печальными.
Совсем недавно ко мне в реанимацию был доставлен 72-летний мужчина. Он был обнаружен родственниками в коридоре на полу без сознания.
Врач скорой помощи диагностировал геморрагический инсульт, который безоговорочно подтвердился данными компьютерной томографии. Была обнаружена крупная внутримозговая гематома.
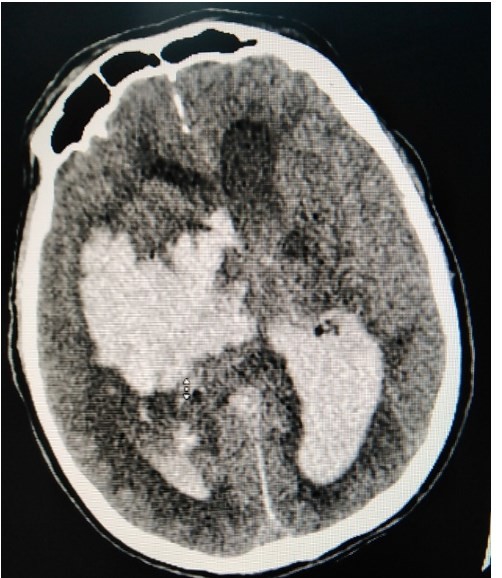
После катетеризации мочевого пузыря получена моча с примесью крови, а на коже были обнаружены многочисленные гематомы. В общем, внешний вид пациента убедительно свидетельствовал в пользу повышенной кровоточивости.
Ларчик открывался просто. Оказалось, 4 года назад пациент перенёс приступ мерцательной аритмии, и ему был назначен антикоагулянт для профилактики тромбоэмболических осложнений.
С тех пор он ни разу не сдавал анализ крови. Звучит неправдоподобно, но, увы, так и было. Судя по выписному эпикризу 4-летней давности, даже в момент назначения антикоагулянта клиренс креатинина был немного снижен.
Что такое клиренс креатинина и зачем его контролировать? Ссылка на статью об этом есть внизу. Это и есть главный анализ при мерцательной аритмии.
Но анализы, взятые в день госпитализации, показали, что за прошедшие годы функция почек снизилась до критических значений.
Антикоагулянт накапливался в крови, и в итоге вызвал смертельное кровотечение. Своевременная коррекция режима приёма могла бы спасти человеку жизнь.
Что касается обезболивающих, действительно, длительный их приём чреват серьёзными проблемами.
В прошлом году 82-летний пациент пришёл ко мне на плановый приём. В беседе выяснилось, что уже две недели он принимает сильное обезболивающее – обострился гонартроз. Я рекомендовал хотя бы ненадолго сделать перерыв, пациент обещал подумать…
И на следующий же день я принимал его в реанимации – он поступил к нашу клинику с желудочным кровотечением – ожидаемое осложнение длительного непрерывного приёма нестероидных противовоспалительных препаратов.
В общем, опыт показывает, что ответственное отношение к лечению позволяет избежать побочных эффектов лекарств.
